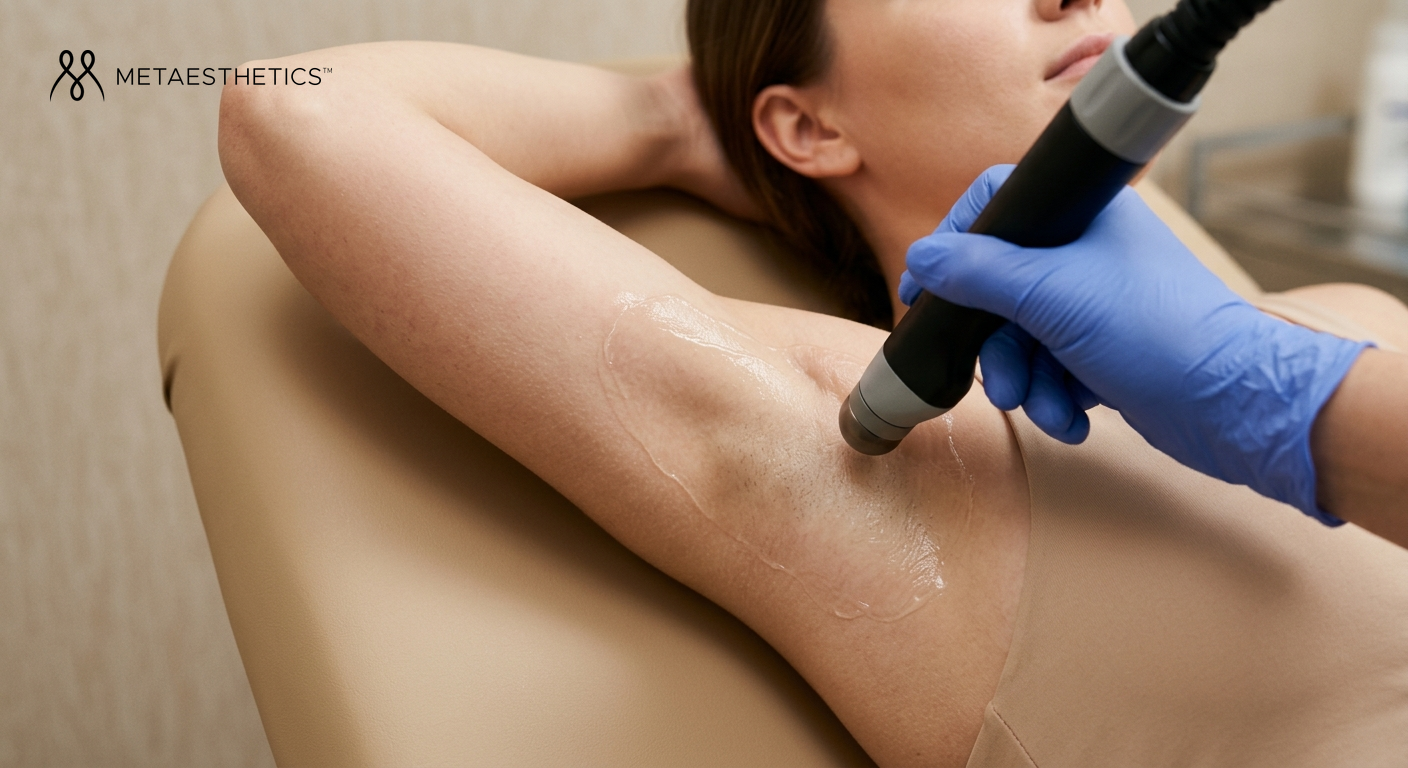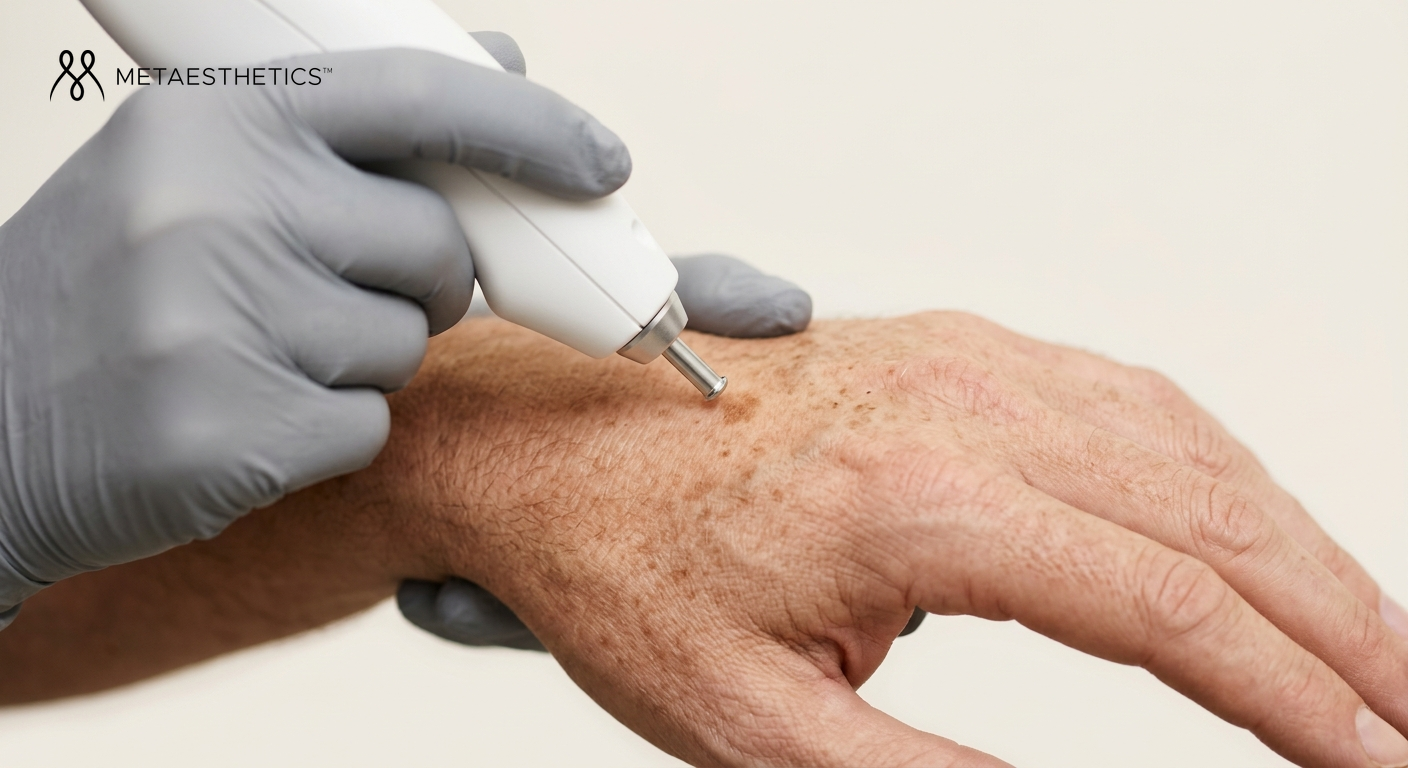
Laser pigmentaire et taches brunes : le guide complet pour choisir et réussir son traitement (2026)
Les taches brunes sont l'une des préoccupations esthétiques les plus fréquentes — et l'une des plus mal traitées. Mal diagnostiquées, elles s'aggravent. Bien prises en charge, par le bon laser et le bon praticien, les résultats peuvent être spectaculaires et durables. Ce guide vous donne les clés pour comprendre, choisir et décider en connaissance de cause.
Crèmes dépigmentantes, peelings, expositions solaires « gérées » : la plupart des patients qui consultent pour des taches brunes ont déjà essayé plusieurs approches avant d'envisager le laser. Certains ont obtenu des améliorations partielles. D'autres, faute d'un diagnostic précis, ont vu leur situation s'aggraver. Le laser pigmentaire n'est pas une solution universelle — c'est un outil médical puissant, dont l'efficacité dépend entièrement de la précision du diagnostic et de l'adéquation entre la technologie choisie et le profil du patient.
1 Les taches brunes, un ennemi commun mais complexe
Une tache brune n'est pas simplement un excès de couleur en surface. C'est le signe visible d'une surproduction locale de mélanine — le pigment naturel de la peau — par des cellules appelées mélanocytes. Cette surproduction peut être déclenchée par le soleil, les hormones, une inflammation, ou simplement le vieillissement cellulaire. Comprendre l'origine d'une tache, c'est déjà la moitié du traitement.
Les actifs topiques — hydroquinone, vitamine C, acide azélaïque, rétinoïdes — agissent en inhibant la production de mélanine ou en accélérant le renouvellement cellulaire. Ils sont efficaces en prévention et en entretien, mais leur pénétration est limitée lorsque la pigmentation est ancrée en profondeur. C'est là qu'intervient le laser : en ciblant sélectivement le pigment dans les couches concernées, il peut obtenir des résultats qu'aucune crème ne peut atteindre.
Encore faut-il choisir le bon laser, pour le bon type de tache, sur le bon phototype. Un traitement inadapté peut aggraver une hyperpigmentation, provoquer une dépigmentation ou, dans le cas du mélasma, déclencher un rebond sévère. C'est pourquoi cet article ne se contente pas de présenter les technologies : il insiste sur le diagnostic comme étape fondatrice de tout traitement réussi.
- Les taches brunes résultent d'une surproduction locale de mélanine aux causes variées.
- Les actifs topiques ont des limites face aux pigmentations profondes ou installées.
- Le laser pigmentaire est efficace mais exige un diagnostic précis en amont.
- Un traitement inadapté peut aggraver la situation — notamment en cas de mélasma.
2 Comprendre les taches brunes : un diagnostic avant tout
Toutes les taches brunes ne se ressemblent pas, et elles ne se traitent pas de la même façon. La première étape — non négociable — est un examen médical par un dermatologue ou un médecin qualifié, équipé d'un dermatoscope, avant toute décision de traitement. Cet examen permet d'identifier la nature exacte de la lésion, d'évaluer sa profondeur dans la peau, et d'écarter une lésion suspecte telle qu'un mélanome.
Les principaux types de taches brunes
Les lentigos solaires — souvent appelés « taches de vieillesse » — sont les plus fréquents. Ils apparaissent sur les zones exposées au soleil : visage, mains, décolleté, avant-bras. Ils sont épidermiques (superficiels), bien délimités, et répondent excellemment au laser. C'est l'indication où les résultats sont les plus prévisibles et les plus durables.
Les éphélides — taches de rousseur — sont génétiquement déterminées, s'estompent l'hiver et réapparaissent au soleil. Elles peuvent être atténuées au laser, mais la récidive est inévitable sans protection solaire stricte. Le mélasma, ou masque de grossesse, est la forme la plus complexe : hormono-dépendant, souvent mixte (épidermique et dermique), et particulièrement sujet au rebond. Il mérite une partie dédiée dans ce guide.
L'hyperpigmentation post-inflammatoire (HPI) survient après une agression cutanée — acné, eczéma, blessure, procédure esthétique mal conduite. Les kératoses séborrhéiques sont des lésions bénignes, souvent rugueuses, fréquemment confondues avec des taches mais relevant d'un traitement laser différent. Enfin, la poïkilodermie de Civatte touche le cou et le décolleté avec un aspect tacheté caractéristique lié au photovieillissement.
La profondeur de la tache : un facteur décisif
Une tache épidermique est localisée dans les couches superficielles de la peau. Elle répond mieux et plus vite au laser. Une tache dermique est plus profonde, plus difficile à atteindre, et les risques d'effets indésirables sont plus élevés. Une tache mixte — comme le mélasma dans sa forme la plus courante — combine les deux niveaux et requiert une approche stratifiée. La lampe de Wood et la dermoscopie permettent d'évaluer cette profondeur avant tout traitement.
- Tout examen d'une tache brune doit débuter par une consultation médicale avec dermoscopie.
- Les lentigos solaires répondent excellemment au laser ; le mélasma est beaucoup plus complexe.
- La profondeur de la tache (épidermique, dermique, mixte) détermine le choix du laser.
- La règle ABCDE s'applique à toute lésion pigmentée suspecte : consulter avant de traiter.
3 Comment fonctionne le laser pigmentaire ?
Le laser pigmentaire repose sur le principe de la photothermolyse sélective : une longueur d'onde choisie est absorbée préférentiellement par la mélanine, la cible pigmentaire, sans endommager les tissus environnants. L'énergie absorbée provoque une destruction thermique ou mécanique des mélanosomes — les organites cellulaires où la mélanine est stockée — qui se fragmentent en microparticules.
Ces particules sont ensuite éliminées par les cellules immunitaires de la peau (phagocytose) et évacuées progressivement. C'est pourquoi le résultat d'un traitement laser pigmentaire n'est pas immédiat : il se construit sur plusieurs semaines après la séance, au rythme de l'élimination naturelle du pigment détruit. Sur les lentigos, ce phénomène se manifeste souvent par l'assombrissement transitoire de la tache, puis la formation d'une fine croûte qui tombe en quelques jours — signe que le traitement a bien fonctionné.
La longueur d'onde est le paramètre fondamental : chaque laser émet à une longueur d'onde spécifique, qui détermine la profondeur de pénétration dans la peau et la sélectivité vis-à-vis de la mélanine. La fluence (énergie par cm²) et la durée d'impulsion conditionnent l'intensité de l'effet thermique. Un laser bien paramétré maximise l'efficacité tout en minimisant le risque d'endommager les tissus sains.
- Le laser cible sélectivement la mélanine sans endommager les tissus environnants.
- Le pigment détruit est éliminé progressivement par phagocytose — le résultat se voit sur plusieurs semaines.
- La longueur d'onde, la fluence et la durée d'impulsion sont les paramètres techniques clés.
- L'assombrissement puis la chute d'une croûte après séance est un signe normal de traitement efficace.
4 Les technologies laser disponibles
Le paysage des lasers pigmentaires a considérablement évolué ces dernières années. Deux grandes familles coexistent, avec des indications complémentaires.
Le laser Q-Switched
Le laser Q-Switched délivre des impulsions de très courte durée (nanosecondes) à haute énergie. Il existe en plusieurs longueurs d'onde : le Nd:YAG 1064 nm pénètre plus profondément et convient aux taches dermiques et aux peaux mates ; le Nd:YAG 532 nm (KTP) cible les taches superficielles sur peaux claires ; l'Alexandrite 755 nm est très efficace sur les lentigos et les taches de rousseur. Le Ruby 694 nm complète cet arsenal pour les pigmentations épidermiques. C'est la technologie de référence depuis plusieurs décennies, avec un excellent recul clinique sur les lentigos solaires.
Le laser picoseconde
Le laser picoseconde — dont les appareils de référence incluent PicoSure, PicoWay et Enlighten — délivre des impulsions mille fois plus courtes que le Q-Switched (picosecondes vs nanosecondes). L'effet est davantage mécanique que thermique : le pigment est fragmenté en particules plus fines, avec moins de chaleur résiduelle. La récupération est souvent réduite, et le risque d'hyperpigmentation post-inflammatoire est moindre, ce qui en fait la technologie de choix pour les cas complexes : mélasma, HPI, peaux mates. En 2026, le picoseconde est devenu la référence pour les profils difficiles.
L'IPL et le laser CO2 fractionné
L'IPL (lumière pulsée intense) n'est pas un laser à proprement parler : il émet un spectre large, moins sélectif. Il peut être utile sur les lentigos superficiels des peaux claires, mais il est formellement déconseillé en cas de mélasma — le risque de rebond est réel. Le laser CO2 fractionné est ablatif : il agit par remodelage cutané global plutôt que par ciblage pigmentaire direct. Il peut être combiné à un laser pigmentaire pour les lentigos épais ou les kératoses séborrhéiques, mais son utilisation sur les peaux mates exige une grande précaution.
Tableau comparatif des technologies
| Technologie | Longueur d'onde | Taches ciblées | Phototypes compatibles | Récupération | Efficacité |
|---|---|---|---|---|---|
| Q-Switched Nd:YAG 532 nm | 532 nm | Lentigos superficiels, kératoses | I à III | 3–7 jours | ✔ Excellente |
| Q-Switched Nd:YAG 1064 nm | 1 064 nm | Taches dermiques, peaux mates | III à VI | 5–10 jours | ✔ Très bonne |
| Q-Switched Alexandrite | 755 nm | Lentigos, éphélides, taches rousseur | I à III | 3–7 jours | ✔ Excellente |
| Picoseconde | 532 / 755 / 1 064 nm | Mélasma, HPI, cas complexes | I à V | 2–5 jours | ✔ Référence cas difficiles |
| IPL | Spectre large | Lentigos superficiels peaux claires | I à III uniquement | 2–4 jours | △ Modérée / limitée |
| CO2 fractionné | 10 600 nm | Kératoses, lentigos épais, poïkilodermie | I à III (précaution IV) | 7–14 jours | △ Indirecte (remodelage) |
Tableau : type de tache × laser recommandé × pronostic
| Type de tache | Laser recommandé | Séances estimées | Pronostic |
|---|---|---|---|
| Lentigo solaire | Q-Switched 532 nm / Alexandrite | 1 à 2 | Excellent |
| Éphélides (taches de rousseur) | Alexandrite / Q-Switched 532 nm | 2 à 3 | Bon (récidive possible) |
| Mélasma | Picoseconde (faible fluence) | 4 à 6+ | Complexe — gestion long terme |
| Hyperpigmentation post-inflammatoire | Picoseconde / Q-Switched 1064 nm | 3 à 6 | Variable selon profondeur |
| Kératose séborrhéique | CO2 fractionné / Q-Switched 532 nm | 1 à 2 | Excellent |
| Poïkilodermie de Civatte | IPL (peaux claires) / Q-Switched | 3 à 5 | Bon avec entretien |
- Le laser Q-Switched reste la référence pour les lentigos solaires sur peaux claires.
- Le laser picoseconde est la technologie de choix pour les cas complexes (mélasma, HPI, peaux mates).
- L'IPL est moins sélectif et contre-indiqué en cas de mélasma.
- Le nombre de séances varie selon le type de tache, la profondeur et le phototype.
5 Le mélasma : le cas le plus complexe
Le mélasma mérite une attention particulière, tant sa prise en charge diffère des autres hyperpigmentations. C'est une affection hormonodépendante — souvent déclenchée par la grossesse, la contraception orale ou le soleil — qui touche préférentiellement les femmes aux phototypes moyens à élevés. Elle se manifeste par des taches brunes symétriques sur le visage, particulièrement le front, les joues et la lèvre supérieure.
Sa complexité tient à sa nature mixte : le pigment est souvent présent à la fois dans l'épiderme et le derme, et les mélanocytes impliqués sont hyperréactifs. Toute source de chaleur ou d'inflammation — y compris un laser mal calibré — peut déclencher un phénomène de rebond, où la peau produit encore plus de mélanine en réaction à l'agression. C'est pourquoi le mélasma a longtemps été considéré comme une contre-indication relative au laser.
Les protocoles actuels ont évolué. En 2026, le laser picoseconde à faible fluence et les protocoles LADD (Low Fluence Q-Switched) font consensus pour le mélasma : ils permettent d'agir sur le pigment sans déclencher la réaction inflammatoire qui favorise le rebond. Ces approches sont toujours combinées à un traitement topique (acide tranexamique, dépigmentants légers) et à une protection solaire SPF 50+ absolument stricte. Sans cette dernière, aucun traitement laser du mélasma ne tient dans le temps.
Il est essentiel d'être honnête avec les patients qui souffrent de mélasma : il ne se guérit pas définitivement. Il se gère sur le long terme, avec des protocoles d'entretien réguliers, une vigilance solaire permanente et une adaptation thérapeutique aux fluctuations hormonales.
- Le mélasma est hormonodépendant, souvent mixte (épidermique + dermique) et sujet au rebond.
- Un laser mal calibré peut aggraver le mélasma — le choix de la technologie est critique.
- Le picoseconde à faible fluence est le protocole recommandé en 2026.
- Le mélasma se gère dans le temps — il ne se guérit pas définitivement.
- La protection solaire SPF 50+ est non négociable pour maintenir les résultats.
6 Phototypes et taches : adapter le traitement à chaque peau
Le phototype — défini par l'échelle de Fitzpatrick en six niveaux, du plus clair (I) au plus foncé (VI) — est le premier paramètre évalué avant tout traitement laser pigmentaire. Il détermine le niveau de mélanine basale dans la peau, et donc le risque de confusion entre la cible thérapeutique (la tache) et le fond pigmentaire de la peau elle-même.
Les phototypes I à III (peaux claires à légèrement mates) sont les meilleurs candidats au laser pigmentaire. Le contraste entre la tache et la peau saine est maximal, la sélectivité du laser est optimale, et les risques d'effets indésirables sont minimisés. Les résultats sur lentigos solaires sont souvent spectaculaires dès la première séance.
Les phototypes IV à V (peaux mates à foncées) peuvent être traités, mais avec une prudence accrue. Le risque principal est l'hyperpigmentation post-inflammatoire : la peau réagit à l'agression laser en produisant davantage de mélanine, ce qui peut créer une tache plus visible que celle que l'on cherchait à traiter. Le laser picoseconde, les fluences réduites et une préparation dépigmentante préalable (4 à 6 semaines) permettent de minimiser ce risque. Le phototype VI est une indication très restrictive, réservée à des protocoles très spécifiques avec un suivi médical rigoureux.
- Le phototype est le premier critère d'évaluation avant tout traitement laser pigmentaire.
- Les phototypes I à III obtiennent les meilleurs résultats avec le moins de risques.
- Les phototypes IV à V nécessitent une préparation dépigmentante et un protocole adapté.
- Le phototype VI est une indication très restrictive — seul un praticien très expérimenté peut traiter.
7 Choisir son praticien en Suisse
En Suisse, l'utilisation de lasers médicaux à des fins esthétiques est encadrée par Swissmedic et les réglementations cantonales en matière de pratique médicale. Les lasers pigmentaires de classe IV sont des dispositifs médicaux dont l'utilisation est réservée aux médecins ou aux professionnels de santé habilités sous supervision médicale. La réglementation varie selon les cantons : il est donc important de vérifier les accréditations de votre praticien.
Le praticien idéal pour un traitement de taches brunes est un dermatologue ou un médecin spécialisé en médecine esthétique, formé spécifiquement à la laserthérapie et disposant de plusieurs technologies dans son cabinet. La consultation initiale doit systématiquement inclure un bilan cutané complet, une dermoscopie des lésions, la détermination du phototype et un test patch si nécessaire.
Certains signaux doivent alerter : absence de consultation médicale préalable, traitement proposé sans examen de la lésion, personnel non médical maniant un laser de classe IV, ou promesse de résultats garantis en une séance quelle que soit la nature de la tache. Le tourisme médical pour le laser pigmentaire présente des risques spécifiques : en cas de complication (rebond, dépigmentation), le suivi à distance est difficile, voire impossible.
- En Suisse, les lasers médicaux sont encadrés par Swissmedic et les réglementations cantonales.
- Privilégier un dermatologue ou un médecin esthétique formé à la laserthérapie.
- La consultation doit inclure dermoscopie, évaluation du phototype et test patch.
- Absence de bilan préalable et promesses de résultats garantis sont des signaux d'alerte.
8 Déroulement, résultats et risques
Comment se déroule une séance
La séance débute par un nettoyage de la zone à traiter, puis la mise en place de protections oculaires adaptées. Le praticien paramètre le laser selon le type de tache, le phototype et la zone. Un test patch sur une petite zone peut être réalisé lors de la première séance. La sensation varie selon la technologie : chaleur intense, légères piqûres, voire un claquement sec avec le Q-Switched. La durée va de quinze minutes pour une petite zone à une heure pour un traitement étendu du visage et des mains.
Après la séance, les suites immédiates incluent rougeur, légère tuméfaction et, sur les lentigos, un assombrissement caractéristique de la tache. Dans les jours suivants, une fine croûte se forme et tombe spontanément — il est impératif de ne pas l'arracher. Le maquillage peut généralement être repris après 5 à 10 jours selon le laser utilisé. La protection solaire SPF 50+ est obligatoire dès le lendemain et pour les semaines qui suivent.
Résultats et durabilité
Les lentigos solaires répondent de façon spectaculaire au laser, souvent dès la première séance. La durabilité est excellente si la protection solaire est maintenue. Les éphélides s'atténuent bien mais récidivent sous exposition solaire. L'HPI répond de façon variable selon la profondeur et le phototype. Le mélasma s'améliore avec les bons protocoles, mais des séances d'entretien sont nécessaires à long terme. La réduction de pilosité est souvent de 70 à 90 % après une cure complète selon les types de taches.
Risques et contre-indications
Dans un cadre médical rigoureux, le laser pigmentaire présente un profil de sécurité favorable. Les effets indésirables les plus fréquents sont transitoires : rougeur, sensibilité, croûtes. L'hyperpigmentation post-inflammatoire est le risque principal, surtout sur les phototypes élevés — elle est largement prévisible et évitable avec une bonne préparation. La dépigmentation (hypopigmentation) est rare mais possible, notamment en cas de fluence excessive. Le rebond du mélasma est un risque réel si la technologie ou la fluence est inadaptée.
Les contre-indications absolues incluent : exposition solaire récente ou bronzage actif, grossesse, prise de médicaments photosensibilisants (certains antibiotiques, rétinoïdes oraux, amiodarone), et toute lésion pigmentée suspecte non diagnostiquée. Les contre-indications relatives comprennent les antécédents de chéloïdes, un zona récent sur la zone à traiter, et certaines maladies de peau actives.
- L'assombrissement puis la chute d'une croûte sur les lentigos est un signe normal de traitement efficace.
- Ne jamais arracher les croûtes — risque de cicatrice et d'HPI.
- Le SPF 50+ est obligatoire après toute séance laser pigmentaire.
- L'HPI est le risque principal sur peaux mates — largement prévisible avec une bonne préparation.
- Bronzage actif et grossesse sont des contre-indications absolues.
9 Traitements complémentaires et prévention
Le laser pigmentaire n'agit pas seul dans un protocole bien conduit. Les peelings chimiques dépigmentants — à l'acide glycolique, kojique ou tranexamique — constituent d'excellents traitements d'entretien entre les séances laser, ou une alternative pour les profils qui ne peuvent pas bénéficier du laser. Le microneedling, associé à des actifs dépigmentants, peut être utile en complément sur les HPI légères, mais doit être manié avec précaution sur les peaux mates.
Les actifs topiques jouent un rôle fondamental en amont et en aval du laser. L'acide tranexamique oral ou topique est particulièrement prometteur dans le mélasma. La vitamine C et les rétinoïdes, utilisés en entretien, ralentissent la mélanogenèse et accélèrent le renouvellement cellulaire. Ces actifs ne remplacent pas le laser sur les taches installées, mais ils en prolongent les résultats.
La prévention reste l'investissement le plus rentable. La photoprotection quotidienne au SPF 50+ — appliquée correctement, renouvelée toutes les deux heures en cas d'exposition — est la seule mesure qui préserve durablement les résultats d'un traitement laser et ralentit l'apparition de nouvelles taches. Les antioxydants alimentaires (polyphénols, vitamine C, oméga-3) et la gestion du stress (le cortisol stimule la mélanogenèse) complètent cette approche préventive. Aucun traitement laser, aussi performant soit-il, ne tient sans cette discipline quotidienne.
Un traitement qui réussit est toujours un traitement personnalisé : le bon laser, sur le bon type de tache, pour le bon phototype, avec le bon suivi. La peau a ses propres règles — les respecter est la condition de tout résultat durable.
- Les peelings dépigmentants et actifs topiques complètent et prolongent l'effet du laser.
- L'acide tranexamique est particulièrement utile dans la prise en charge du mélasma.
- Le SPF 50+ quotidien est la condition sine qua non de la durabilité des résultats.
- La prévention (photoprotection, antioxydants, hygiène de vie) vaut autant que le traitement.